АНОМАЛИЯ КИММЕРЛИ
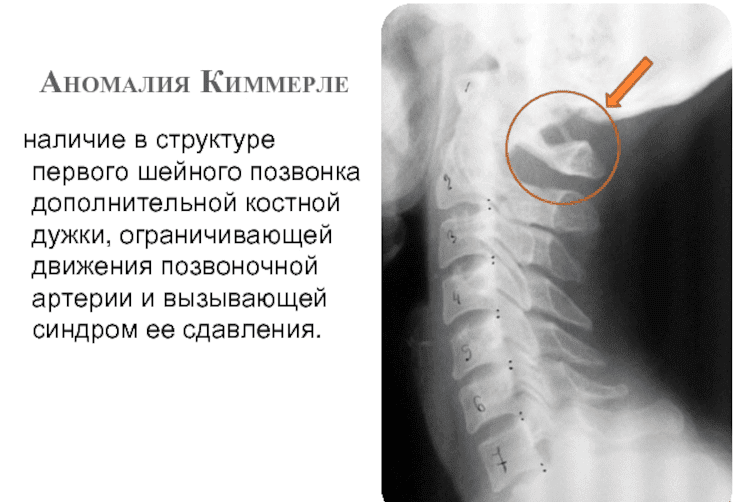
Аномалия Киммерли (Kimmerle anomaly) — это врождённое изменение строения костей шейного отдела позвоночника, при котором образуется дополнительный мостик костной ткани между атлантом (первым шейным позвонком) и черепом. Обычно мостик имеет форму дуги или пластинки, и может быть односторонним или двусторонним.
Аномалия Киммерли встречается довольно редко, примерно у 10-15% населения. Обычно это не вызывает никаких симптомов и не требует лечения. Однако, в редких случаях, аномалия может приводить к нарушению кровоснабжения головного и шейного отдела, симптомам компрессии спинного мозга, боли в области шеи и головы, а также головокружениям.
Если возникают подобные симптомы, специалист может назначить дополнительные обследования (магнитно-резонансную томографию или компьютерную томографию) для выявления аномалии Киммерли и определения ее влияния на позвоночник и головной мозг.
В случае выраженных симптомов может потребоваться лечение, которое включает назначение противовоспалительных и анальгезирующих препаратов, физиотерапевтические процедуры, массаж и, в редких случаях, хирургическое вмешательство. Однако в большинстве случаев аномалия Киммерли не нуждается в лечении и никак не влияет на состояние здоровья.
Причины развития аномалии Киммерли
Предполагается, что аномалия Киммерли возникает из-за врожденных нарушений в развитии позвоночника и черепа внутриутробно. В норме атлант (первый шейный позвонок) двигается относительно черепа и выполняет функции кручения головы, но при наличии аномалии Киммерли возникает дополнительный костный мостик, который может ограничивать свободу движения головы и оказывать давление на спинной мозг и сосуды, что в свою очередь может приводить к симптомам, связанным с нарушением кровоснабжения и нервной системы.Точные причины развития аномалии Киммерли неизвестны, однако предполагается, что это врожденное расстройство может быть связано с наследственностью или генетическими мутациями. Также факторами, способствующими развитию аномалии, могут быть травмы и инфекции в период беременности, а также неблагоприятные условия окружающей среды.
Несмотря на то, что аномалия Киммерли является врожденным отклонением, ее наличие не всегда означает наличие симптомов или потребность в лечении. Только в случае выраженных симптомов терапия может быть необходима.
Симптомы аномалии Киммерли
Аномалия Киммерли может не вызывать никаких симптомов и обнаруживаться случайно при обследовании по другому поводу. Однако в некоторых случаях аномалия может приводить к различным симптомам из-за давления на сосуды или спинной мозг. Вот некоторые из возможных симптомов аномалии Киммерли:
- Боли в шее, широко распространенные, смещающиеся до затылочной области, артериальных зон, области у основания черепа, жжение.
- Головокружение, потеря равновесия, нестабильность при движении, дезориентация в пространстве.
- Головные боли неясной этиологии, преимущественно затылочные или околоушные.
- Дисфункция слуховых и зрительных органов, например, кратковременное или постоянное снижение зрения или слуха, шум в ушах или голове.
- Дисфагия и затруднения при глотании.
- Иногда повреждение периферических нервов может наблюдаться в виде потери чувствительности, покалывания или онемения, которые распространяются на руки или на шею.
- Редко могут возникать судороги или параличи, которые обусловлены давлением мостика Киммерли на спинной мозг.
Лечение аномалии Киммерли
Предполагает индивидуальный подход к каждому пациенту, учитывая тяжесть симптомов и возможные осложнения. В большинстве случаев, если нет выраженных симптомов, лечение не требуется, а пациенты могут просто находиться под наблюдением врача, который регулярно проводит контрольные обследования. Однако, если имеются симптомы, лечение может включать следующие методики:
- Нестероидные противовоспалительные препараты: их можно назначить для уменьшения боли и воспаления, вызванных аномалией Киммерли.
- Физиотерапия и массаж: физиотерапевтические процедуры и массаж могут помочь улучшить кровоснабжение и устранить мышечные спазмы.
- Хирургическое вмешательство: более серьезные симптомы, такие как компрессия спинного мозга, могут потребовать хирургической коррекции. Операция может включать удаление части мостика, который оказывает давление на спинной мозг, либо удаление атланта и замену его имплантатом для восстановления функции шейного отдела позвоночника.
- Инъекции: инъекции анальгетиков и стероидов могут успешно использоваться в лечении боли, связанной с аномалией Киммерли.
- Ношение ортезов: использование специальных ортезов может помочь уменьшить чувствительность к давлению на сосуды и нервы, что может приводить к уменьшению симптомов.
Клиника Атлант предлагает
Лечение аномалии Киммерли по собственным медицинским протоколам. Запишитесь на консультацию к врачу!

