Заболевания нервной системы неразрывно связаны с заболеваниями сосудов, ведь нередко при неврологических патологиях наблюдаются такие симптомы, как головокружение, головные боли, повышенная утомляемость, ощущение «мушек» перед глазами, психические расстройства. Одной из таких сосудистых патологий является синдром позвоночной артерии – болезненное состояние, которое не только негативно влияет на работоспособность больного, но и ухудшает качество жизни.
СИНДРОМ ПОЗВОНОЧНОЙ АРТЕРИИ
Анализ данных литературы показал, что в настоящее время нет однозначного определения и единой классификации синдрома позвоночной артерии (ПА), это позволяет данным диагнозом определять различную патологию — задний шейный симпатический синдром (синдром Барре—Льеу, шейная мигрень, синдром поражения позвоночного нерва), вертеброгенная цервикокраниалгия или пользоваться обобщенным термином — вертебрально-базилярная недостаточность и/или хроническая ишемия мозга. В обзорной части данной статьи предпринята попытка уточнения понятия термина и классификации синдрома ПА. При этом рассмотрены также новые возможности патогенетической терапии и повышения качества жизни пациента.В Международной классификации болезней 10-го пересмотра (МКБ-10) указываются несколько диагнозов, характеризующих поражение вертебрально-базилярного русла: M.47.0 — синдром сдавления ПА при спондилезе (синдром ПА); M.53.0 — шейно-черепной синдром (задний шейный симпатический синдром); G.45.0 — синдром вертебрально-базилярной артериальной системы [18, 19, 27]. Диагноз синдрома ПА ставят обычно, когда предполагают вертеброгенный вариант сдавления ПА [26]. Если вертеброгенному влиянию подвергается непосредственно ПА, речь идет о компрессионном варианте синдрома ПА, что имеет ключевое значение при наличии атеросклероза артерий вертебрально-базилярной системы, особенно двустороннего, когда практически исключена возможность коллатерального кровотока, и имеет место синдром вертебрально-базилярной артериальной системы. В этом случае говорят о вертебрально-базилярной недостаточности и/или нарушении мозгового кровообращения в вертебрально-базилярной артериальной системе [4, 20, 22, 23]. Если компрессии подвергаются волокна симпатического сплетения, окружающего ПА, то имеется в виду ирритативный вариант синдрома ПА с возникновением сосудистого спазма не только в ПА, непосредственно подвергшейся сдавлению, но и в противоположной ПА, и в артериях вышележащего каротидного бассейна. Ирритативный тип синдрома ПА обычно наблюдается у молодых пациентов, не имеющих сочетанной патологии вертебрально-базилярного русла. У людей старшей возрастной группы чаще всего встречается смешанный компрессионно-ирритативный вариант синдрома ПА. Кроме того, спазм ПА может развиться в результате рефлекторного ответа на раздражение афферентных структур пораженного позвоночно-двигательного сегмента шейного отдела позвоночника. В данном случае синдром ПА обозначается как рефлекторно-ангиоспастический, степень клинического проявления которого практически всегда остается легкой или умеренной. Однако следует отметить, что в некоторых случаях именно незначительное хроническое раздражение позвоночного нерва и периартериального симпатического сплетения ПА приводит к выраженным изменениям тонуса брахиоцефальных и кардиальных сосудов, дистрофическим изменениям в миокарде и мышцах шеи. Данная особенность важна, поскольку многие авторы в своих работах делают акцент на тяжелые, легко выявляемые компрессионные факторы, недооценивая роль мышечных и рефлекторных механизмов [5].
Таким образом, синдром ПА является собирательным понятием, которое объединяет комплекс церебральных, сосудистых, вегетативных синдромов, возникающих вследствие поражения симпатического сплетения ПА, деформации ее стенки или изменения просвета [6]. Распространенность синдрома ПА при дегенеративно-дистрофических проявлениях патологии шейного отдела позвоночника составляет 30,0—42,5% [11].
В историческом аспекте первые описания тесных взаимоотношений шейного отдела позвоночника, ПА и окружающего ее симпатического сплетения относятся к 1925 г., когда M. Вагге [15] описал необычного типа головную боль, сочетающуюся со зрительными, слуховыми, вестибулярными и вегетативными расстройствами у больных остеохондрозом и спондилезом шейного отдела позвоночника. В последующем его ученик Y. Lieou назвал данный симптомокомплекс задним шейным симпатическим синдромом. W. Bartschi-Rochain, изучая травматические повреждения шейного отдела позвоночника, применил термин «шейная мигрень» [16]. Заметим, что этот термин в отечественной неврологии используется редко, хотя он применяется многими как зарубежными, так и отечественными авторами [3, 24, 25].
В настоящее время существуют многочисленные дополнительные методы обследования пациента (рентгенография шейного отдела позвоночника с функциональными пробами, рентгенография краниовертебрального перехода, дуплексное сканирование брахиоцефальных артерий, артерий вилизиевого круга, магнитно-резонансная и рентгеновская компьютерная томография шейного отдела позвоночника и др.), которые помогают в постановке диагноза синдрома ПА. Однако, несмотря на имеющиеся возможности, точная диагностика синдрома ПА зачастую вызывает затруднение, так как данное состояние не всегда соответствует четким клинико-диагностическим критериям и требует длительного наблюдения пациента с разработкой индивидуального плана его обследования и лечения.
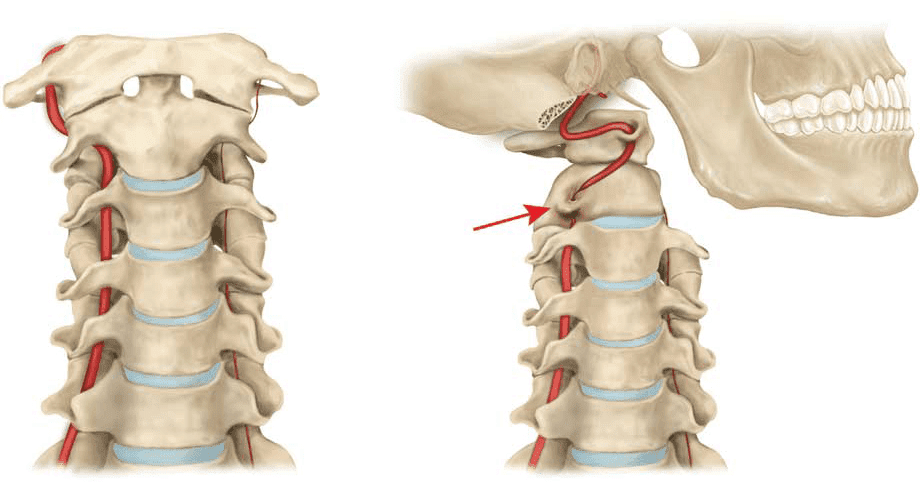
Топографоанатомическое расположение ПА в узком подвижном костном канале, образованном поперечными отростками шейных позвонков, создает возможность ее травматизации. ПА проникает в данный канал через отверстие в поперечном отростке СVI позвонка, реже СVII, CV или CIV позвонков. В этом канале ПА сопровождает густое симпатическое нервное сплетение, которое связано с шейными симпатическими узлами, в том числе со звездчатым узлом (шейно-грудной узел, gangl. stellatum), которые обеспечивают иннервацию не только вертебрально-базилярного бассейна, но и отдают ветви к сердцу, гортани и др. Кроме того, от симпатического сплетения отходят возвратные многочисленные веточки к позвонкам, суставам и межпозвонковым дискам. Пройдя через СI, ПА располагается в борозде на задней дуге атланта, где прикрывается практически только одной нижней косой мышцей головы и далее через большое затылочное отверстие проникает в полость черепа. Учитывая описанные анатомические особенности ПА, легко предположить, что даже незначительные дегенеративно-дистрофические изменения шейного отдела позвоночника могут приводить к возникновению синдрома ПА. Огромное значение в формировании синдрома ПА имеют гиперэкстезионные травмы шейного отдела позвоночника, особенно с ротацией шейного отдела — «хлыстовые травмы» («whiplash injury») с возникновением характерной клинической картины синдрома ПА как в остром, так и в отдаленном периодах [8, 19]. Хроническая ирритация симпатического сплетения хорошо изучена при шейном спондилезе [27], унковертебральном артрозе, заднебоковых грыжах дисков, нестабильности двигательных сегментов шейного отдела позвоночника, различных аномалиях краниовертебрального перехода, врожденных блоках шейного отдела позвоночника, гипоплазии и/или врожденной или приобретенной патологической извитости ПА, после мануальных манипуляций на шейном отделе позвоночника, особенно когда имеются выраженные дегенеративные изменения и другая патология шейного отдела позвоночника [2, 10, 28].
Известно, что медиатором симпатической нервной системы является норадреналин, который содержится в окончаниях симпатических волокон. Норадреналин является предшественником адреналина, но отличается от него гораздо более мощным сосудосуживающим и прессорным действием. Норадреналин принимает участие в регуляции артериального давления и периферического сосудистого сопротивления, оказывает активирующее влияние на ретикулярную формацию; это важнейший медиатор бодрствования. Действие норадреналина связано с преимущественным влиянием на α-адренорецепторы. Кардиотропное действие норадреналина связано с его стимулирующим влиянием на β-адренорецепторы сердца [1, 9]. Длительное нарушение сосудистой иннервации вследствие шейного остеохондроза может привести к стойкому изменению артериального давления, когда даже этиотропная терапия не дает улучшения. Это связано с тем, что возникает порочный круг: остеофиты шейных позвонков вызывают компрессию ПА и ирритацию ее симпатического сплетения. При определенных условиях, благодаря анатомическим связям, в процесс вовлекаются и ветви внутренней сонной артерии, причем ирритация усугубляет сосудистый спазм. В результате возникают ишемия и неполноценное функционирование гипоталамической области, что усугубляется реперкуссивными изменениями гипоталамуса в связи с ирритацией симпатического сплетения ПА [13, 14, 27].
Клинические проявления синдрома ПА зависят от причин, вызвавших данное состояние. Посттравматический синдром ПА имеет большую выраженность неврологической симптоматики и яркую клиническую картину. Хроническое раздражение окружающего симпатического сплетения, как указывалось выше, приводит к стойкому тонусу брахиоцефальных и краниальных артерий и проявляется цереброваскулярными нарушениями различной степени. Большое значение в симптомокомплексе синдрома ПА имеют также сопутствующие заболевания, такие как атеросклероз сосудов брахиоцефальных артерий, головного мозга, гипертоническая болезнь, ишемическая болезнь сердца или их сочетание. Следует отметить, что у больных, имеющих хроническую вертебрально-базилярную недостаточность, вызванную сосудистыми и внесосудистыми факторами, также возникают эпизоды синдрома ПА, что обычно верифицируется как обострение вертебрально-базилярной недостаточности. В связи с этим для точной постановки диагноза следует учитывать анамнестические данные, особенно события, которые непосредственно предшествовали развитию синдрома ПА — дискоординированные движения в быту (потянулся за водой, достал что-то с верхней полки и т.д.) или при занятиях спортом, длительное нахождение в статическом положении (работа с запрокинутой вверх головой, чтение в положении глубокого сгибания и/или ротации шеи, гиперэкстензия шейного отдела позвоночника во время тракции зуба), сон в непривычном месте (в гостях, на новом купленном диване), проведение мануальных манипуляций.
Наиболее частыми клиническими вариантами синдрома ПА являются: задний шейный симпатический синдром— своеобразный симптомокомплекс, расцениваемый как функциональная стадия синдрома ПА [7]. Он характеризуется головной болью в шейно-затылочной области пульсирующего или жгучего характера с иррадиацией в передние отделы головы и окологлазничную область, сопровождающуюся, в ряде случаев, слезотечением, заложенностью носа и другими вегетативными проявлениями. Головная боль при этом синдроме может быть постоянной, особенно по утрам после сна на неудобной подушке, при ходьбе, тряской езде, при движениях шеей [11]; вестибуло-атактический синдром — наиболее часто сопровождает головную боль (преобладают субъективные симптомы: головокружение, чувство неустойчивости тела, потемнение в глазах, нарушение равновесия с тошнотой и рвотой, сердечно-сосудистые нарушения [10, 12, 17]; кохлео-вестибулярный синдром; офтальмический синдром; синдром вегетативных нарушений (вплоть до тяжелых гипоталамических кризов).
В тяжелых случаях заболевания развиваются преходящие нарушения кровообращения в вертебрально-базилярной системе, дроп-атаки, синкопальные состояния [4].
Обобщая сказанное, можно выделить характерные особенности синдрома ПА в аспекте его отличия от других сосудистых синдромов. Синдром ПА развивается вследствие вертеброгенного воздействия на симпатическое нервное сплетение ПА и/или непосредственного сдавливания ПА и проявляется характерной клинической симптоматикой, связанной в первую очередь с выбросом норадреналина в системный кровоток, который, связываясь с -адренорецепторами сосудов, оказывает системное и периферическое вазоспастическое действие. Степень выраженности симптомов варьирует от легкой (головная боль, головокружение, незначительные подъемы артериального давления) до значительной (тяжелые гипоталамические кризы и/или резкое одномоментное повышение артериального давления) и зависит от этиопатогенетического фактора, вызвавшего данное состояние.
Настоящая работа была проведена с учетом имеющихся представлений об этиологии и механизме развития синдрома ПА и непосредственного участия в развитии симптоматики адренергических механизмов. Целью ее явилась оценка эффективности препарата сермион (ницерголин) у больных с синдромом ПА.
Препарат сермион является производным спорыньи и в настоящее время применяется более чем в 50 странах мира [21]. Ницерголин содержит эрголиновое ядро и бромзамещенный остаток никотиновой кислоты, проявляет - адреноблокирующее действие [29]. Именно - адреноблокирующее действие и определяет его фармакотерапевтическую эффективность при синдроме ПА. Этот эффект существенно отличает сермион от других сосудистых препаратов, вазодилатирующее действие которых осуществляется с помощью иных механизмов. Назначение же лекарственных средств, не обладающих -адреноблокирующим действием, имеет симптоматическую, но не патогенетическую направленность, дает неплохие результаты, и может быть показано в случаях плохой переносимости ницерголина. Однако следует учитывать, что эффект от симптоматической терапии является менее продолжительным. Длительность терапии препаратом сермион определяется степенью улучшения клинического состояния пациента и в среднем составляет от 3 до 6—12 мес.
Список литературы:
1. Ашмарин И.П., Ещенко Н.Д., Каразеева Е.П. Нейрохимия в таблицах и схемах. М: Экзамен 2007; 27-30.
2. Брагина Л.К., Козлова Е.Н. Значение гипоплазии позвоночной артерии в патогенезе нарушения мозгового кровообращения. Журн невропат и психиат 1979; 79: 9: 1329-1332.
3. Верещагин Н.В. Поражение экстракраниальных отделов позвоночных артерий и нарушения мозгового кровообращения: Автореф. дис. … канд. мед. наук. М 1964; 6-12.
4. Верещагин Н.В. Патология вертебробазилярной системы и нарушения мозгового кровообращения. М: Медицина 1980; 420.
5. Жулев Н.М и др. Синдром позвоночной артерии. СПб 2001; 224.
6. Калашников В.И. Синдром позвоночной артерии. Therapia 2007; 10: 31-33.
7. Калашников В.И. Синдром позвоночной артерии: клинические варианты, классификация, принципы диагностики и лечения. Практикующему неврологу. To Practicing Neurologist 2010; 1: 31: 93-99.
8. Козлов М.Ю. Диагностика и лечение цервикальной хлыстовой травмы. Неврология и нейрохирургия 2003; 3: 17-28.
9. Николлс Дж., Мартин А., Валлас Б., Фукс П. От нейрона к мозгу: Пер. с англ. Изд. 2-е. М: Издательство ЛКИ 2008; 117-121.
10. Петрянина Е.Л., Исмагилов М.Ф. Синдром позвоночной артерии, обусловленный аномальным строением шейного отдела позвоночника. Неврологический вестник 1994; XXVI: 3-4: 58-59.
11. Попелянский Я.Ю. Болезни периферической нервной системы: Руководство для врачей. М: Медицина 1989; 315-463.
12. Пышкина Л.И., Федин А.И., Бесаев Р.К. Церебральный кровоток при синдроме позвоночной артерии. Журн невропатол и психиат 2000; 5: 45-49.
13. Ратнер А.Ю. Шейный остеохондроз и церебральные нарушения. Казань: Изд-во Казанского университета 1970; 231.
14. Юнонин И.Е., Хрусталев О.А., Курапин Е.В., Юнонина Л.В. Артериальная гипертония и шейный остеохондроз позвоночника. Рос кардиол журн 2003; 4: 88-94.
15. Barre J.A. Sur un syndrome sympathique cervical posterieur et sa cause fryquonte: L'arthrite cervical. Rev neurol 1926; 33: 1: 1246-1248.
16. Bartscbi-Rocbaix W. Migraine cervicale. Bern 1949; 9-12.
17. Berguer R., Flynn L.M., Kline R.A., Caplan L. Surgical reconstruction on the extracranial vertebral artery: management and outcome. J Vasc Surg 2000; 31: 9-18.
18. Davis R.V. Therapeutic Modalities for the Clinical Health Sciences, 2nd, 1989. Library of Congress Card TXU 389 661.
19. Davis R.V. Management of Vertebral Artery Syndrome. Dynamic Chiropractic 1994; 12: Issue 17.
20. Draper R. Vertebrobasilar Occlusion and Vertebral Artery Syndrome. EMIS 2009. Document ID: 1701. Version: 21.
21. Fioravanti M., Flicker L. Efficacy of nicergoline in dementia and other age associated forms of cognitive impairment. Cochrane Database Syst Rev 2001; 4: CD003159.
22. Kaye V. Vertebrobasilar Stroke Overview of Vertebrobasilar Stroke. Eur J Neurol 2006; 13: 4: 395-401.
23. Kumral E., Kisabay A., Ataç C. Lesion patterns and etiology of ischemia in the anterior inferior cerebellar artery territory involvement: a clinical - diffusion weighted - MRI study. Eur J Neurol 2006; 13: 4: 395-401.
24. Kunert W. Arteria vertebralis und Halswirbelsaule. Stuttgart 1961; 5065.
25. Meyer I.S. Occlusive cerebrovascular disease. Pathogenesis and treatment. Amer J Med 1961; 4: 30: 577-588.
26. Powers S.R., Drislane T.M., Nevins S. Intermittent vertebral artery compression. A new syndrome. Surgery 1961; 49: 257-264.
27. Watanuki A. The effect of the sympathetic nervous system on cervical spondylosis. Nihon Seikeigeka Gakkai Zasshi 1981; 55: 4: 371-385.
28. Williams D. Vertebro-basilar Ischaemia. Br Med J 1964; 1: 5375: 6-84.
29. Winbland B. Therapeutic use of Nicergoline. Clin Drug Investigation 2008; 28: 9.
Взято с сайта Издательство "Медиа Сфера"